O ceratocone afeta aproximadamente 1 em cada 400 pessoas no Brasil, com incidência ainda maior em regiões de clima tropical. Apesar de ser uma das principais causas de transplante de córnea em jovens, muitos casos são diagnosticados tardiamente, quando as opções terapêuticas já são limitadas. A doença, que geralmente se manifesta na adolescência, pode comprometer significativamente a qualidade de vida e as perspectivas profissionais se não for identificada e tratada adequadamente.
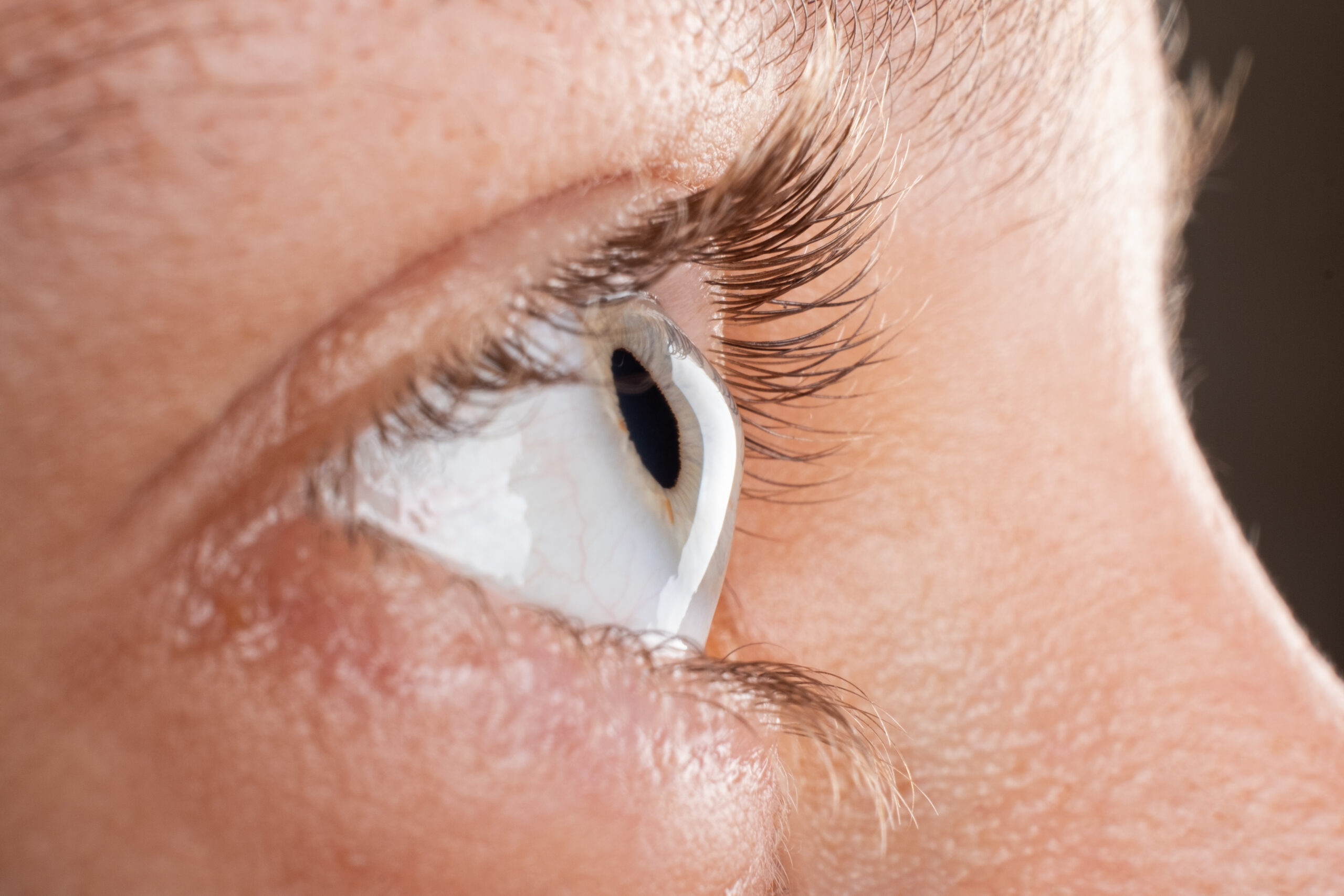
Caracterizada pelo afinamento e protrusão progressiva da córnea, o ceratocone transforma a superfície ocular normalmente esférica em formato cônico. Essa alteração estrutural causa astigmatismo irregular severo e miopia progressiva, resultando em distorção visual que não pode ser adequadamente corrigida com óculos convencionais.
Epidemiologia revela população de risco
Estudos epidemiológicos brasileiros mostram prevalência de ceratocone variando entre 0,2% e 0,6% da população, significativamente maior que a média mundial de 0,05%. Pesquisadores atribuem essa diferença a fatores como miscigenação genética, alta incidência de doenças alérgicas e maior exposição à radiação ultravioleta em nosso clima tropical.
A doença tipicamente manifesta-se entre 15 e 25 anos, com progressão mais rápida quanto mais jovem o início. Dados do Banco de Olhos do Hospital das Clínicas de São Paulo mostram que o ceratocone é responsável por 35% dos transplantes de córnea em pacientes abaixo de 40 anos, evidenciando o impacto significativo em população economicamente ativa.
Embora historicamente considerado bilateral e assimétrico, estudos com tecnologia moderna de imagem mostram que virtualmente todos os casos apresentam alterações em ambos os olhos, mesmo quando clinicamente unilaterais. A progressão entre os olhos pode diferir em anos, razão pela qual monitoramento bilateral é essencial.
Fisiopatologia explica progressão e sintomas
A córnea normal mantém sua forma através de ligações organizadas entre fibras de colágeno, criando estrutura resistente e transparente. No ceratocone, alterações bioquímicas levam ao enfraquecimento dessas ligações, permitindo que a pressão intraocular deforme progressivamente o tecido corneano.
Pesquisas recentes identificaram múltiplas alterações moleculares no ceratocone. Níveis aumentados de enzimas proteolíticas e redução de inibidores enzimáticos resultam em degradação acelerada do colágeno. Estresse oxidativo elevado e diminuição de antioxidantes como superóxido dismutase contribuem para dano tecidual progressivo.
O papel do trauma mecânico é cada vez mais reconhecido. O ato de coçar os olhos cronicamente gera forças de cisalhamento que podem iniciar ou acelerar a progressão do ceratocone em indivíduos susceptíveis. Estudos mostram que pacientes com ceratocone coçam os olhos com frequência e força significativamente maiores que controles normais.
Fatores genéticos desempenham papel importante mas complexo. Aproximadamente 10% dos pacientes têm história familiar positiva, sugerindo herança multifatorial. Diversos genes foram associados ao ceratocone, incluindo VSX1, SOD1 e LOX, mas nenhuma mutação única explica a maioria dos casos.
Associações clínicas orientam investigação
A conexão entre ceratocone e doenças alérgicas é bem estabelecida. Estudos mostram que 35-40% dos pacientes com ceratocone têm história de atopia, incluindo asma, rinite alérgica e dermatite atópica. A coceira ocular resultante da alergia leva ao hábito de coçar, criando ciclo vicioso de inflamação e trauma mecânico.
Síndrome de Down apresenta prevalência de ceratocone 10-300 vezes maior que a população geral. Acredita-se que alterações no metabolismo do colágeno associadas à trissomia do cromossomo 21, combinadas com o hábito frequente de esfregar os olhos, expliquem essa associação.
Outras condições sistêmicas associadas incluem síndrome de Ehlers-Danlos, osteogênese imperfeita e prolapso de válvula mitral, todas envolvendo anormalidades do tecido conectivo. Apneia obstrutiva do sono também mostra associação, possivelmente devido à posição de dormir e fricção ocular noturna.
Apresentação clínica varia com estágio
Nos estágios iniciais, os sintomas podem ser sutis e facilmente confundidos com erros refrativos comuns. Pacientes frequentemente relatam piora progressiva da visão apesar de trocas frequentes de óculos. O astigmatismo aumenta rapidamente, muitas vezes mudando de eixo, frustrando tentativas de correção adequada.
À medida que a doença progride, sintomas mais específicos surgem. Diplopia monocular (visão dupla com um olho) resulta do astigmatismo irregular severo. Pacientes descrevem múltiplas imagens fantasmas, especialmente evidentes ao olhar para fontes de luz. Fotofobia torna-se progressivamente incapacitante.
A distorção visual característica do ceratocone avançado é única. Linhas retas aparecem onduladas ou quebradas. Halos e raios de luz irradiam de fontes luminosas em padrões irregulares. A visão fluctua ao longo do dia, piorando com fadiga ocular.
Em casos avançados, pode ocorrer hidropsia aguda – ruptura súbita da membrana de Descemet permitindo entrada de humor aquoso na córnea. Isso causa edema corneano súbito com perda visual dramática, dor e fotofobia intensa. Embora resolva espontaneamente em semanas a meses, geralmente deixa cicatriz central permanente.
Diagnóstico precoce muda prognóstico
O exame biomicroscópico pode revelar sinais sutis de ceratocone antes dos sintomas significativos. Afinamento estromal central ou paracentral, estrias de Vogt (linhas de stress no estroma posterior) e anel de Fleischer (depósito de ferro na base do cone) são achados clássicos mas aparecem apenas em casos estabelecidos.
A topografia corneana computadorizada revolucionou o diagnóstico do ceratocone. Padrões característicos incluem aumento inferior da curvatura (“inferior steepening”), assimetria entre meridianos e padrão de “gravata borboleta” assimétrica. Índices quantitativos como KISA% e I-S value aumentam sensibilidade diagnóstica.
Tomografia de córnea (Pentacam, Galilei) representa o padrão atual para diagnóstico e acompanhamento. Além de mapear a superfície anterior, avalia elevação posterior, paquimetria pontual e distribuição paquimétrica. Mapas de elevação posterior são particularmente sensíveis para detectar ceratocone subclínico.
A classificação de Amsler-Krumeich, embora ainda utilizada, está sendo substituída pela classificação ABCD de Belin, que incorpora parâmetros tomográficos modernos. Esta considera curvatura anterior (A), curvatura posterior (B), espessura mínima (C) e acuidade visual corrigida (D), fornecendo estadiamento mais preciso.
Arsenal terapêutico expandiu dramaticamente
O manejo do ceratocone mudou radicalmente nas últimas duas décadas. Anteriormente limitado a óculos, lentes de contato e eventual transplante, hoje oferece múltiplas opções para estabilizar a progressão e reabilitar a visão.
O crosslinking corneano (CXL) representa o maior avanço no tratamento do ceratocone. O procedimento utiliza riboflavina (vitamina B2) ativada por luz ultravioleta-A para criar novas ligações entre fibras de colágeno, aumentando a rigidez corneana em até 300%. Estudos mostram interrupção da progressão em 90-95% dos casos.
O protocolo clássico de Dresden remove o epitélio, aplica riboflavina por 30 minutos seguida de irradiação UV-A por 30 minutos. Protocolos acelerados reduzem tempo de exposição aumentando intensidade da luz, mantendo dose total de energia. CXL transepitelial, sem remoção do epitélio, mostra resultados promissores com menor desconforto.
Indicações para crosslinking incluem progressão documentada (aumento de 1 dioptria em curvatura máxima ou 0,5 dioptria em astigmatismo em 12 meses) e idade jovem com alto risco de progressão. Contraindicações incluem espessura corneana menor que 400 micrômetros, cicatrizes centrais densas e ceratite herpética ativa.
Reabilitação visual requer abordagem personalizada
Óculos podem proporcionar visão satisfatória apenas nos estágios iniciais. À medida que o astigmatismo irregular aumenta, lentes de contato tornam-se necessárias. A evolução das opções de lentes transformou o prognóstico visual de pacientes com ceratocone.
Lentes rígidas gás permeáveis (RGP) permanecem o padrão-ouro para correção óptica. A superfície anterior regular da lente neutraliza irregularidades corneanas, com lágrima preenchendo o espaço entre lente e córnea. Designs especializados para ceratocone incluem geometrias asféricas e multicurvas.
Lentes esclerais revolucionaram o manejo de casos avançados. Apoiando-se na esclera e criando reservatório de lágrima sobre a córnea, proporcionam excelente visão e conforto mesmo em córneas muito irregulares. O fitting requer expertise, mas satisfação dos pacientes é extremamente alta.
Sistemas piggyback (lente gelatinosa sob RGP) e lentes híbridas (centro rígido, periferia gelatinosa) oferecem alternativas para pacientes intolerantes a RGP convencionais. Novas lentes gelatinosas customizadas para ceratocone mostram resultados promissores em casos leves a moderados.
Opções cirúrgicas além do crosslinking
Implante de segmentos de anel intracorneano (Anel de Ferrara, Keraring) pode melhorar regularidade corneana e acuidade visual. Pequenos segmentos de PMMA são inseridos no estroma corneano, aplanando a região central. Melhores resultados ocorrem em ceratocones moderados com astigmatismo regular.
A técnica é reversível e pode ser combinada com crosslinking. Nomogramas modernos baseados em tomografia personalizam número, espessura e localização dos segmentos. Complicações incluem extrusão, migração e halos noturnos, mas são geralmente manejáveis.
Transplante de córnea permanece necessário em 10-20% dos casos, quando outras modalidades falham em proporcionar visão funcional. Ceratoplastia lamelar anterior profunda (DALK) preserva o endotélio do receptor, reduzindo risco de rejeição e permitindo sobrevida indefinida do enxerto.
Ceratoplastia penetrante ainda é realizada em casos com cicatrizes profundas ou hidropsia prévia. Taxas de sucesso excedem 90%, mas astigmatismo pós-operatório frequentemente requer lentes de contato especiais. Rejeição ocorre em 20-30% em 10 anos, necessitando vigilância permanente.
Importância do diagnóstico em candidatos a cirurgia refrativa
Ceratocone subclínico é contraindicação absoluta para LASIK/PRK. Estudos mostram que até 5% dos candidatos a cirurgia refrativa apresentam alterações tomográficas sugestivas de ceratocone frustro. Ectasia pós-LASIK, complicação devastadora, ocorre quando ceratocone não diagnosticado progride após ablação laser.
Screening rigoroso é mandatório. Além de topografia, tomografia com análise de face posterior e mapas paquimétricos deve ser realizada. Índices combinados como BAD-D aumentam sensibilidade. História familiar, idade jovem e astigmatismo elevado aumentam suspeição.
Impacto psicossocial não deve ser subestimado
O ceratocone frequentemente manifesta-se durante anos formativos cruciais. Adolescentes e adultos jovens enfrentam limitações visuais progressivas durante educação e início de carreira. Estudos mostram níveis significativamente elevados de ansiedade e depressão comparados a controles.
Limitações práticas são substanciais. Muitas profissões têm requisitos visuais que excluem portadores de ceratocone avançado. Dirigir pode tornar-se impossível, especialmente à noite. Atividades esportivas são comprometidas pela instabilidade visual e dificuldade com lentes de contato.
Perspectivas futuras são encorajadoras
Pesquisas em crosslinking continuam evoluindo. Protocolos personalizados guiados por topografia tratam seletivamente áreas de maior progressão. Crosslinking combinado com laser excimer regulariza córnea enquanto estabiliza. Novos cromóforos além da riboflavina estão em investigação.
Terapias farmacológicas para fortalecer córnea sem UV estão em desenvolvimento. Inibidores de metaloproteinases, suplementação com vitamina C e tratamentos anti-inflamatórios mostram potencial em modelos animais. Terapia gênica visando genes do colágeno representa fronteira futura.
Bioengenharia corneana promete alternativas ao transplante. Córneas biossintéticas e construtos de colágeno recombinante estão em ensaios clínicos. Impressão 3D de córneas personalizadas pode revolucionar tratamento de ectasias severas.
Mensagens importantes para conscientização
O ceratocone exemplifica importância do diagnóstico precoce em oftalmologia. Diferentemente de erros refrativos simples, representa doença progressiva que pode comprometer permanentemente a visão se não tratada. Reconhecimento de sinais de alerta é crucial.
Pais e educadores devem estar atentos a jovens com piora visual rápida, especialmente se associada a alergias oculares e hábito de coçar os olhos. Encaminhamento precoce ao oftalmologista pode significar diferença entre simples procedimento estabilizador e eventual necessidade de transplante.
Para profissionais de saúde, é importante lembrar que nem todo astigmatismo é igual. Astigmatismo progressivo, especialmente em jovens, merece investigação tomográfica. O custo de um exame é insignificante comparado ao impacto de diagnóstico tardio.
O ceratocone ilustra como avanços tecnológicos transformam prognósticos. Há 20 anos, o diagnóstico significava provável transplante futuro. Hoje, maioria dos casos pode ser estabilizada com crosslinking e reabilitada com lentes especiais, preservando córnea nativa e qualidade de vida.